許多患者曾經經歷過得了抑郁、雙相等精神疾病后體重明顯增加,許多患者認為是服用藥物之后藥物導致的肥胖,但是并不全面,也有許多患者在雙相/抑郁發病到最后正式診斷治療的半年時間段快速增胖30kg,在后續開始服藥、病情穩定后,逐漸靠著運動、作息規律恢復到病前體重。

抑郁有可能誘發代謝綜合征,存在代謝綜合征的抑郁患者更容易遷延不愈。為什么抑郁了會胖?

肥胖與抑郁癥患者的遷延不愈相關
抑郁有可能誘發代謝綜合征,存在代謝綜合征的抑郁患者的抑郁癥狀反復發作或是遷延不愈的風險高3倍;同時,患有代謝綜合征的患者存在較高的抑郁風險。在沒有代謝綜合征的人群中,慢性抑郁癥的發病率已經很高(約 70%),但在代謝綜合征患者中甚至明顯更高(約 90%)。
在代謝綜合征的五個標準之中,腹部肥胖預示著抑郁的反復發作。腹部肥胖意味著高內臟脂肪,高水平的內臟脂肪與抑郁癥狀的發作有關。此外,同一項研究的結果還表明,隨著時間的推移,抑郁癥狀與內臟脂肪增加之間存在關聯,腹部肥胖和抑郁之間可能存在惡性循環。
甚至有一部分的人提出,將存在代謝綜合征的抑郁患者單獨區分出一種代謝相關的抑郁亞型(metabolic depression),預示著一種獨特的抑郁形態。但是研究結果具有異質性,抑郁癥和腹型肥胖癥可能會相互促進,但一旦兩者都存在,就會出現多種進行性代謝異常,使抑郁癥和代謝越來越惡化,并且加重抑郁癥狀。
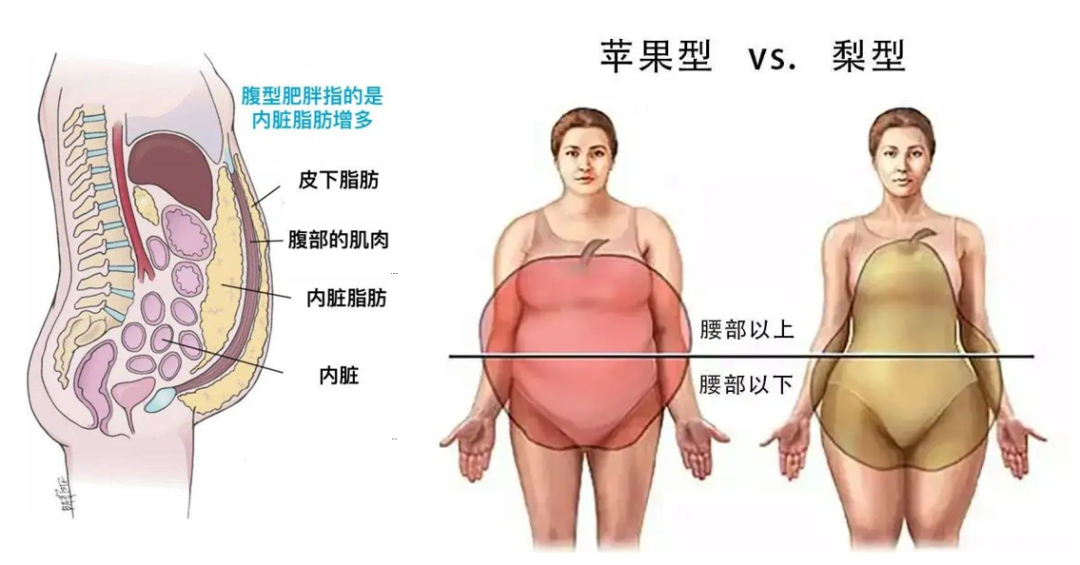
一項基于美國1000多名65歲以上老年人的研究,25%的抑郁癥患者符合代謝綜合征的標準。男性老人的抑郁與肥胖無明顯相關,但是在有抑郁癥狀的女性老人腰圍更大,空腹血糖更高,HDL膽固醇更低,舒張壓更高,唾液分泌皮質醇的16:00和22:00小時更高。這些結果在調整年齡,教育,吸煙和身體活動后持續存在,進一步的數據分析顯示,女性的肥胖可能與抑郁導致的皮質醇反應性增多相關。
另一項針對國內的門診合并焦慮的1000多名抑郁癥患者的調查顯示,國內約有8%的抑郁焦慮患者合并有代謝綜合征,雖然較美國低,但是高于一般群體。存在代謝綜合征的患者有較嚴重的抑郁、焦慮水平,年齡較大,具有較高的亞臨床甲狀腺功能減退風險,并且有較高的自殺未遂史。
在肥胖的群體中,甘油三酯血液水平與抑郁癥嚴重程度之間的正相關,無論是在抑郁的急性期還是緩解期均有相關。而沒有代謝綜合征的人群抑郁與代謝指標無關。意味著對于肥胖的抑郁癥患者而言,改善肥胖有助于改善抑郁。
使用全基因組關聯研究(GWAS)顯示抑郁癥與代謝綜合征(腰圍、三高)的風險具有相關性。但是沒有發現代謝綜合征是抑郁癥的更顯因素,但是抑郁癥是代謝綜合征的風險因素。
代謝綜合征與抑郁癥遷延不愈的生物學機制
代謝綜合征和慢性抑郁癥之間的這種相互聯系可能是什么基礎?主要關注下丘腦-垂體-腎上腺(HPA)軸、氧化應激、免疫系統、糖脂代謝紊亂、血管內皮功能等方面,導致兩種疾病在一定程度上互為因果。一部分的學者在近幾年提出,抑郁癥是一種代謝疾病,以高尿酸、高同型半胱氨酸、高組胺、低5-羥色胺、低多巴胺、低去甲腎上腺素為臨床特征。上述代謝失衡導致腦組織和神經細胞的損傷,從而導致一系列精神和心理癥狀,如顯著而持久的抑郁、興趣降低、言語行為減少或遲緩、胃腸功能紊亂、食物過敏、敏感而偏執,追求病態的完美。
長期胃腸功能紊亂(腸道微生態失衡、腸黏膜損傷、腸道免疫功能下降)容易引起食物過敏,進一步影響消化功能,造成營養失衡,進而加重代謝異常。過敏產生的炎癥介質通過血液進入大腦,誘發腦神經細胞的炎癥反應,加重精神癥狀。此外,心境障礙可直接導致免疫功能障礙。相反,缺乏飲食控制、治療依從性差、血糖/血脂/血壓控制不佳可能導致抑郁癥患者代謝性疾病的發病率增加。
瘦素假說表明,脂肪衍生激素瘦素的不足或抵抗力在抑郁癥和肥胖癥之間形成了聯系,因此也可能與抑郁癥和代謝綜合征之間的關系有關。
血管抑制假說指出,大腦中的血管損傷可能會導致、誘發或延續老年人的抑郁癥。 這種血管損傷可能是由代謝異常、HPA軸紊亂、自主神經系統的持續影響引起的,導致神經系統功能障礙或輕微但是持續存在的慢性炎癥水平升高。
在沒有明顯血管疾病的情況下,代謝綜合征和抑郁癥也相關,因為對糖尿病和中間心血管事件的調整并沒有改變我們的研究結果。盡管可能存在亞臨床血管損傷,但代謝紊亂雖然尚未造成嚴重的血管損傷,但其本身很可能足以產生抑郁癥狀。
社會影響
大量研究表明,體重污名化和歧視(weight/obesity stigma)是普遍的全球性問題。體重污名化已在多個社會領域得到記錄,包括工作場所、教育、醫療環境和家庭中。在肥胖的成人群體中,19-42%的個體報導了自己存在體重歧視,并且肥胖的女性遭遇的體重歧視較肥胖的男性多11,12,13。
2018年一項研究的估計表明,約40-50%的美國超重和肥胖成人經歷內化體重偏見(Internalizing weight stigma),約20%的美國成人經歷較高水平的體重偏見。內化的體重偏見存在于不同體重類別的個體中,尤其是在試圖減肥的BMI偏高個體中。
有證據表明,媒體是體重偏見的一個普遍來源,并可能通過使用肥胖的不準確框架以及將肥胖完全歸因于個人責任的不適當的圖像、語言和術語來強化污名化。據估計,美國媒體報道肥胖時,超過三分之二的圖片含有體重污名化,而實驗研究表明,觀看此類圖片會導致體重偏見增加。
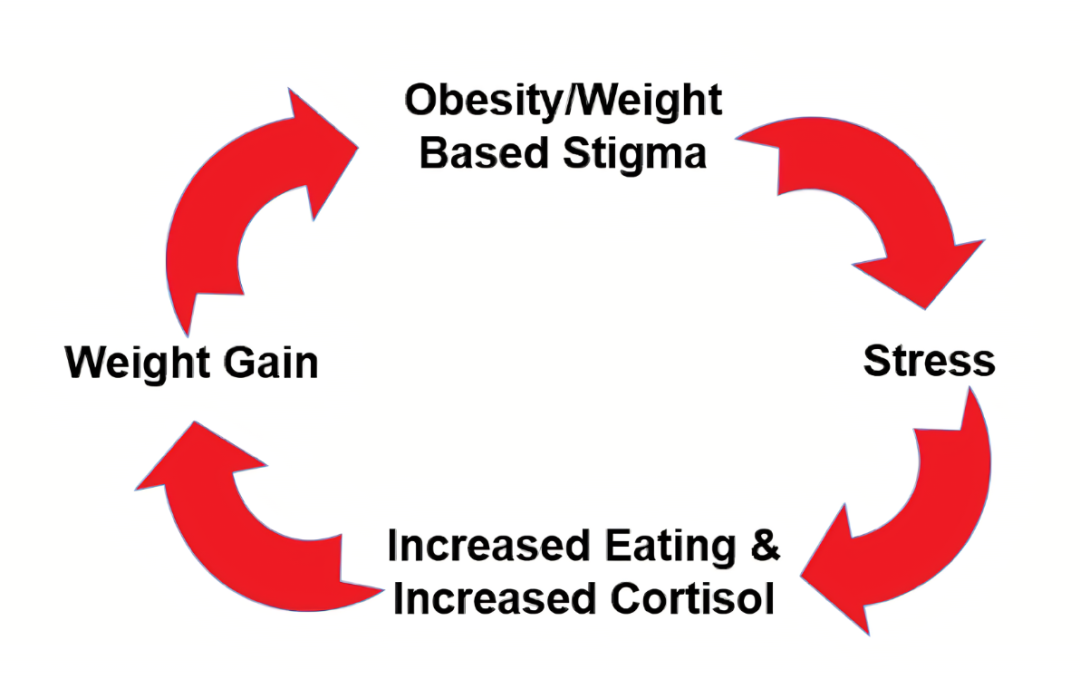
美國和世界各地的醫療保健從業者(包括初級保健提供者、內分泌學家、心臟病學家、護士、營養師、精神健康專業人員、醫學實習生和從事肥胖研究和臨床管理的專業人員)中均報告了體重偏倚17,18。

體重污名化的身心健康后果
超重和肥胖兒童經常在學校受到基于體重的校園霸凌。與低體重學生相比,超重或肥胖青少年更容易經歷社會孤立,并且在關系、語言、網絡和身體傷害方面面臨更大的風險22。他們在以后的生活中,除了肥胖、2型糖尿病和心血管疾病之外,還更容易患上精神健康疾病,尤其是焦慮和抑郁。
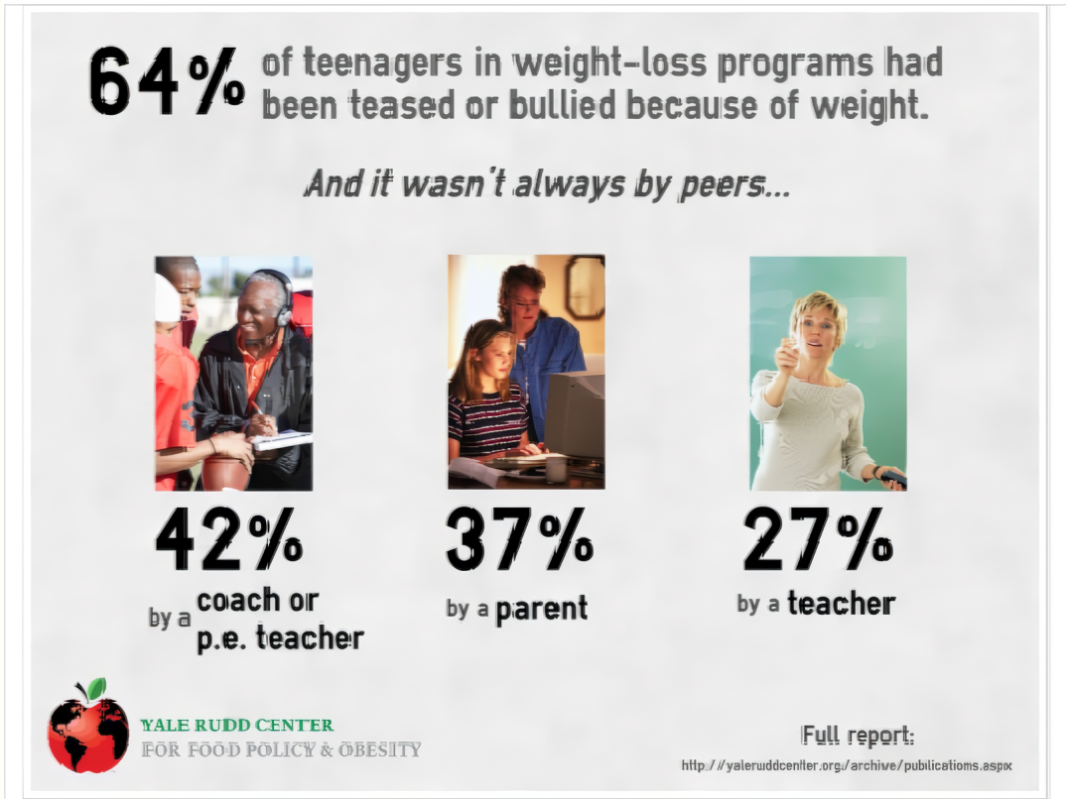
體重污名化而非肥胖本身可能對精神健康特別有害,并與抑郁癥狀、較高的焦慮水平、較低的自尊、社會孤立、感知的壓力、物質使用有關。在由于肥胖導致的壓力之下,個體不健康的飲食和體重控制行為容易導致,如暴食和情緒暴食。矛盾的是,實驗研究也表明,將個體暴露于體重污名化會導致食物攝入增加,而不管BMI如何。相關和隨機對照研究也表明,體重恥辱的經歷與較低的體力活動水平、較高的運動回避有關、不健康飲食的消耗以及久坐行為的增加以及隨時間增加的肥胖和體重增加、以及成人和青少年中從超重轉變為肥胖的風險增加。
沒有經歷體重歧視的人相比,經歷體重歧視的超重和肥胖個體表現出較高水平的循環C反應蛋白,皮質醇,長期心臟代謝風險,死亡率增加。
如何應對代謝綜合征合并抑郁癥
聯合使用抗抑郁藥可以改善代謝紊亂合并抑郁癥患者的病情(Snoek 等,2015)。因此,抑郁癥合并癥的早期診斷和干預對于代謝綜合征管理的成功至關重要。然而,由于其病因的復雜性,臨床實踐中抑郁癥的早期診斷很困難(Smith,2014)。
應注意區分代謝綜合征并發抑郁癥與代謝障礙相關的心理健康問題。Snoek教授進行了一項研究(Hackett,2016),以區分糖尿病合并抑郁癥患者與糖尿病心理困擾。他們發現抑郁癥更為復雜,糖尿病等慢性代謝疾病患者的抑郁引起的心理困擾是個體對疾病、疾病管理和疾病并發癥的情緒反應。雖然這兩種心理狀態存在重疊,但它們并不完全是同義詞。
代謝紊亂高危人群主要受生活方式調節,包括保持健康的生活方式和生活方式干預。前者包括均衡的飲食、適當的體育鍛煉和健康的生活方式。生活方式干預的內容包括飲食控制和身體活動。總的原則是結合患者的代謝問題和個人喜好(如風俗、文化、宗教、經濟狀況等),提供個性化的飲食管理建議。控制每日總熱量,同時優化飲食,適當分配脂肪、蛋白質和碳水化合物的攝入百分比。控制鈉鹽攝入量,增加膳食纖維攝入量,適當補充微量元素(Wang and Tan, 2017; Soltani et al., 2019)。培養積極的生活方式,增加日常活動,減少久坐時間。可以根據患者的身體狀況和精神狀態給出適當的運動建議,包括運動計劃、強度和頻率。運動應適合患者的年齡、體型和身體耐力。對代謝紊亂患者的生活方式干預應作為治療措施嚴格實施。
聲明:本站內容與配圖轉載于網絡,我們不做任何商業用途,由于部分內容無法與權利人取得聯系,稿費領取與侵權刪除請聯系我們,聯系方式請點擊【侵權與稿費】。
微信群
最新測試
697 測試
立即測試
667 測試
立即測試
355 測試
立即測試
571 測試
立即測試
1481 測試
立即測試
